应对紧急情况造成的损害的能力是紧急能力现代化的重要象征。
在应对紧急情况时,政府机构和决策者需要更多信息来源,以更有效地估计灾难可能的演变。
这篇论文提出了一个预测COVID-19动态演变的优化模型,该模型将系统动力学的传播算法与预警指标相结合。
通过添加新参数并以国家为研究对象,模拟和预测了中国、日本、韩国、美国和英国等国家的疫情情况,分析了有效接触系数等防控措施对疫情的影响,并对各国的有效接触系数进行了分析。
这篇论文致力于通过这两种技术的结合,科学有效地提供紧急预警,并为各种应对措施的实施提出可行的参考意见。
根据结论来看,这项研究重申了迅速应对公共卫生紧急情况的重要性,并制定预防控制政策,以减少人群暴露并防止疫情传播的重要性。
介绍
公共卫生紧急事件是风险社会中的意外紧急事件,对社会生活的各个方面造成了巨大的损害。不同类型的公共紧急事件具有不确定性、复杂性、扩散性和跨领域性的特点[1]。其中,最典型的是重大传染病事件。传染病一直是严重威胁人类生命和健康,严重影响社会经济发展的疾病[2, 3]。根据世界卫生组织(WHO)2021年8月1日的COVID-19实时统计数据报告,自大流行开始以来,全球累计确诊病例达到1.985亿例,死亡病例超过420万例。
COVID-19大流行造成的死亡人数[4]。
根据新型冠状病毒(SARS-CoV-2)的特点,如病因多样性、传播速度快、影响范围广、危害巨大和监测、预防和控制复杂,这对应急机构来说是一个巨大挑战,也提出了更高的要求,要提高应对公共卫生事件的能力和水平[5]。这警告政府机构和研究人员应深入探讨和总结这一公共卫生紧急事件,并采用更有效的方法制定实用的管理计划。
信息技术创新在新冠肺炎大流行期间全球不断增加[6]。以数字化和网络化为标志的现代信息技术逐渐成为公共卫生应急的现代化和智能化基础[7]。
这需要加强应急管理装备的技术支持,优化和整合各类科技资源,依靠科技促进应急管理的自主创新,提高智能化水平,完善应急管理。
为了适应“信息疫情”的发展趋势[8],必须推动应急管理现代化,提高监测预警、监管执法、辅助指挥决策、救援实战和社会动员能力。
在大规模疫情爆发时,相关决策者可能需要根据疫情未来发展情况制定更科学、更理性的解决方案。
基于这个原因,我们选择了易感-暴露-感染-康复(SEIR)模型,这是一种传染病动力学模型,用于模拟和预测疫情未来的发展趋势。
传染病动力学模型,由SEIR表示,考虑了疾病在人群中的发生和传播以及相关的社会环境。
它可以反映传染病传播的内在动态特征,更好地再现疾病的发展过程,揭示流动规律,并预测变化趋势。
然而,这也表明 SEIR 模型受到环境等其他因素的强烈影响,因此如果直接使用该模型进行预测,结果可能会与实际情况有所不同。
在实际应用中,参数和特征分类越详细,模型对趋势的预测就会越准确。不确定因素的原因会导致预测准确性出现大幅波动。
所以我们得出的结论是,必须考虑与COVID-19相关的因素。
为了改进SEIR模型,使其更符合当前COVID-19的状况,我们挖掘公共卫生事件发生的关键信息,并建立一套科学、合理和敏感的指标体系[9]。基于大量流行病数据和对大流行病有严重影响的其他数据,预测传染病的情况趋势。
借助大数据和人工智能的帮助,量化疫情影响因素并建立有效的疫情数据结构基础上的整体评估指标体系至关重要。
这是一个重要的问题,需要将理论预测算法与实际的预警指数相结合[10]。
根据以上研究思路,本文的其余部分安排如下:第二部分描述了现有的相关研究,这是后续研究的基石。
第三部分和第四部分分别讨论了基于SEIR的预防性指标体系和预测模型的制定。第五部分是对前两部分实施的实验的综合。
在论文的结尾部分,包括了结论和讨论内容。
2. 相关研究
2.1. 对新冠肺炎疫情数据编制和预警指标的研究
自2020年以来,COVID-19给世界各国政府机构带来了数十年来前所未有的紧急管理压力,同时也激励学者们对公共卫生紧急事件进行调查研究[11, 12]。在疫情发生后,各种与大流行相关的数据涵盖了疫情的各个方面,以及有关疫情发生、发展和结果的关键信息。其中还包括一些未经证实或虚假的数据信息[13]。
根据这次疫情的特点,从海量数据中选择疫情的影响因素,多角度、多层次地选择紧急情况,可以帮助我们更有效地收集数据和信息,从而确保预测的可信度,减少资源的浪费。
在新冠疫情爆发的早期阶段,可以利用集群流行病学的识别进行空间追踪[14]。空间追踪的目的是找到第一个病例和最初的感染源。这也是根本消灭流行病的关键。
主要依赖于从政府机构、社交媒体、众包系统和其他早期病例收集数据后的空间分析[15]。黄等人[16]前瞻性地收集并分析了2019年新冠肺炎实验室确诊患者的数据。
数据来自使用国际严重急性呼吸道和新发传染病联合会共享的标准化数据收集表格的电子医疗记录。
大约66%的病例被发现有在中国南方的海鲜市场接触史,这表明中国南方的海鲜市场可能是武汉疫情的早期爆发地点。
尽管先前的研究数据为防止病毒传播提供了巨大支持,但空间追踪一直是流行病防控的焦点和难点,因为无法通过对现场调查数据的推断消除病毒微传播的不确定性。
疫情开始广泛传播后,贾等人[17]收集了超过1000万条武汉市内外的个人手机数据,开发了一个时空风险追踪模型,以人口流动数据预测疫情分布,旨在利用人口迁移数据。
通过各地人口流动的动态变化,我们可以确定疫情传播的方向,并分析疫情的空间传播路径,从而为有效的预防和控制决策提供支持。
在公共卫生紧急情况下,关于大流行病的实时更新数据可能成为紧急管理的有效解决方案。通过自然语言处理对与大流行病相关的数据进行分析也成为学者们关注的热点。
这种研究为实际应用提供了一个简单的选择,也为未来研究奠定了良好的起点[18]。例如,郑等人[19]考虑了预防控制措施和公众预防意识的影响。
他们融合了与疫情相关的数据,并嵌入了自然语言处理模块和人工神经网络进行分析,最终指出除了常见的防控措施外,公众对流行病的认识也对COVID-19的传播产生了显著影响。
目前,一些国家已建立了统一的公共卫生突发事件监测、预警和报告系统,例如美国的社区流行病早期通报电子监测系统(ESSENCE)。
然而,在COVID-19大流行期间,系统未能及时做出反应,这可能是由于现有预警系统中监测和预警数据指标的单一信息源所致。
大量时空大数据的价值尚未被挖掘和反映,监测数据仍然主要来自医疗卫生机构;数据信息是片面的,缺乏其他对早期监测和预警非常重要的信息,比如具体症状、接触史、生活史、交通史等。
仅依靠临床诊断结果的数据,准确进行传染病的早期预警是不可能的。
总的来说,少数研究成为了基于COVID-19和相关指标数据编制的系统研究的研究基础。
然而,对于 COVID-19 的研究和实际应用大多基于静态病例数据,缺乏评估指标来提取和总结各种数据。
有许多因素影响传染病的爆发,涵盖了广泛的领域,需要综合支持多种数据以提高监测和预警能力。
如果我们能建立基于多元数据的传染病流行监测和预警指数系统,并考虑多元数据,我们就能进一步提高早期预警的准确性和敏感性,从而在新型应急智库的早期预警决策研究中发挥一定的支持作用,并加强和突出其风险早期预警能力。
因此,有必要详细分析和整理每个链接的数据,以形成疫情评估的指标体系。
2.2. COVID-19动态演变预测模型研究
作为新冠肺炎的重要信息来源,互联网已成为主要的信息平台[20]。在这场疫情防控战中,我们能否依靠现代技术,整合现代大数据领域的各种算法,构建智能疫情识别模型,并发挥在抗击疫情中的价值呢?
根据易感-感染-康复(SIR)模型,Inman等人[21]预测了COVID-19的流行率。SIR微分方程的关键参数是Q值。在COVID-19爆发期间,这个数值非常高,表明病毒传播速度很快。
保持社交距离有助于减少与感染流行病的人接触的可能性,有助于降低Q值并控制传播。Wibowo和Wihayati [22]选择了机器学习中最常见的监督学习算法,即逻辑回归模型,并使用最小二乘准则和梯度下降方法对数据进行非线性回归,以找到确诊患者数量与天数之间的非线性关系,然后利用数学建模来预测印度尼西亚COVID-19患者的分布以及康复患者的数量。
另外,Radulescu和Cavanagh[23]提出了一个通用的SEIR模型,重点描述了COVID-19在易感人群中的传播机制。
结合实际传播模式,平均潜伏期,平均感染期和非典型患者比例,用于模拟主要流行国家的大流行。诺姆·巴尔达等人[24]认为,在流行初期,个人数据可能并不具有太大价值,但他们也需要建立一个整体风险预测模型,以支持预防和决策制定。
通过开发严重呼吸道感染的风险预测器,可以基于校准的预测来预测流行病风险。
通过描述当前人工智能(AI)和大数据技术在各个领域的最新进展和应用,范国越等人[25]为研究人员提供了关于利用人工智能和大数据等新技术研究新冠肺炎疫情情况的新见解,并推动了新兴技术在疫情预测和控制方面的应用。
COVID-19背景下,许多学者已经进行了基于机器学习的识别模型分析和研究,涉及以往各种流行病。
例如,考虑到传统传染病监测的滞后,我们提出了一种用于流行病识别和监测的隐马尔可夫模型,该模型结合了来自互联网搜索引擎和世界卫生组织传染病监测数据的大量数据。
利用同一国家或地区传染病传播的时间特征,这种方法可以实现对单个国家或地区传染病爆发的高准确度和实时识别和监测。
相较于传统方法,延迟大大减少[26]。潘等人[27]结合基础数据与其他因素,提出使用长短期记忆(LSTM)循环神经网络来预测传染病的发生,以有效提高识别模型的准确性。
的确,许多研究人员开始进行基于数据的流行病预测研究,利用各种算法来补充现有预测系统的不足。在这些研究中,大量的数据,如互联网搜索查询,被用于监测传染病的发生。
互联网搜索数据可以以接近实时的速度收集和处理。Sherry等人[28]发现,通过互联网搜索数据可以比传统监测系统更快地创建传染病识别模型。此外,一些学者如Huang等人[29]尝试使用广义加性模型(GAM)来识别和预测手足口病,其中包括通过搜索和查询数据获得新的工具来识别和监测大数据的最佳结果,具有易于获取传染病发病率并能在官方组织之前识别传染病趋势的优势。
经过对以上研究进展的全面分析,发现基于传染病动力学模型的动态预测研究需要涉及多个因素,并且必须得到全面应用。
使用SEIR和其他动态模型进行研究时,有必要分析人员流动、人口密度等社会因素与特定的预防和控制措施之间的关系。
不同的参数对预测结果有很大影响,因此有必要准确引入相关参数并完成预测。该模型具有很强的针对性,但其泛化能力需要进一步提高。
基于机器学习的动态预测研究不需要考虑太多影响因素,但其结果直接受数据相关性影响。
对于短期预测,可以利用相关的机器学习方法获得小的误差,但随着时间的推移,这些误差将逐渐累积。
没有其他干预措施,预测可能严重偏离实际结果,可持续性不强[[30],[31],[32]]。本文的下一部分将挖掘几种数据,以了解疫情爆发后的演变状况,并洞察当前流行病间隙的风险水平。
根据这一基础,确定疫情的影响因素并对其进行量化,建立科学合理的指标体系,建立相应的系统动力模型,并基于指标体系对模型进行预测。
分析国家应急管理政策对COVID-19趋势的影响。
基于特征工程为COVID-19制定预防指标系统。
3.1. 特征工程概述
特征工程是机器学习领域中使用的术语[33]。在大数据时代,数据变得如此复杂,以至于需要准确捕获其最基本的特征。换句话说,特征是从数据集中提取有用信息以预测结果。
这也是预测机器学习算法模型样本的主要依据,也是确定算法模型上限性能的重要因素。在具有不同结构的数据集中,存在不同形式的特征[34]。在由变量或属性(列)和实例(行)组成的表格(结构化)数据集中,变量或属性可以被视为特征。
简而言之,特征是从原始数据中处理得到的信息,用于描述个体样本。
在实际用于预测之前,并不能保证原始属性或提取的特征对结果预测会产生积极影响[35]。总之,为了获得一个实用且有效的预测模型,本文首先需要建立一个指标体系,以确保提取的数据特征是有效的,这就是所谓的特征工程。流程图如下图1所示。
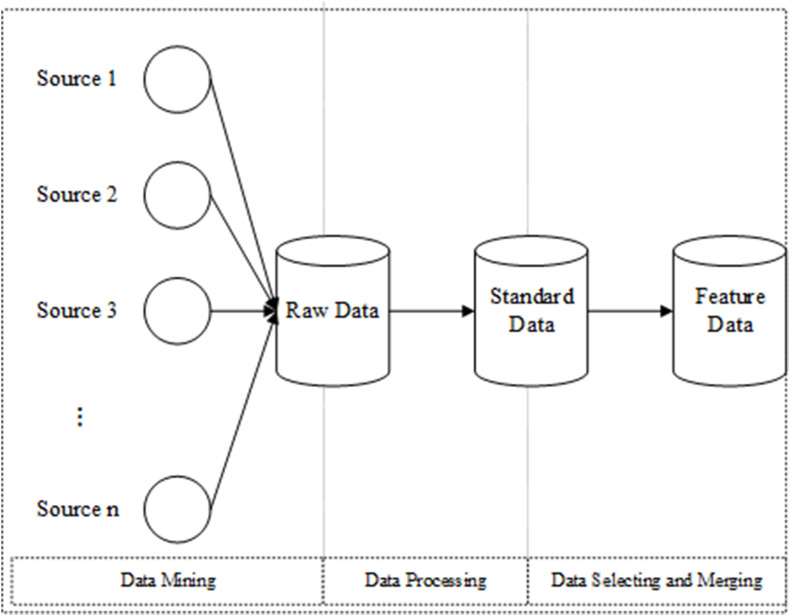
特征工程的流程图。
正式来说,特征工程利用专业背景知识或技能处理原始数据,生成描述样本特征的一些信息,将其替换原始数据作为模型的输入,并使特征在算法中发挥更好的作用[36]。在计算机科学领域,有一句话说:“特征工程决定了泛化能力的上限”。因此,特征工程在整个模型过程中都非常重要。
由于一个困难且耗时的过程,特征工程需要进行各种可能性的测试。
在实际的数据挖掘工作中,完成特征提取和整理需要大量时间,然后只需要一个简单的模型就能获得良好的预测结果[37]。
3.2. 制定流行病预警指标体系
为了及早预警,必须建立一套指标体系来分析和评估传染病的情况,判断危机的可能性和严重程度,并决定是否发出危机警报。
早期预警指标是具有潜在预警价值的指标,可以在危机事件的早期阶段发出预警[38]。对于新传染病的流行病情况,早期预警指标的波动范围可以反映疫情的爆发趋势。
一旦预警指标的波动范围超过警戒线,就可以发出警报,并进行相应的流行病调查或干预。
这一部分将从特征工程的角度分析影响疫情发展的因素,通过形成有效的疫情监测数据结构来量化疫情对影响因素,并建立疫情评估指标体系,为疫情预测和防控提供依据。
作为最重要的特征提取,预警指标需要具有及时性、准确性、科学性和实用性的特征[39]。传染病预警系统的灵敏度主要取决于监测数据来自传染病的发生和发展的哪个节点。
例如,利用社会和自然因素数据对影响传染病发生和发展的情况、传染病相关症状或疑似病例的监测和预警敏感性有所改善[ [40], [41], [42]]。根据传染病发生和发展的三个阶段,早期预警指标分为三类:暴发前指标、早期症状期指标和特定综合征期指标,如图2所示。
-
(1)疫情爆发前的指标。
这些指标指的是导致危机的各种来源因素,属于疫情爆发或流行初期的指标,主要与传染病的性质有关,比如病原体的暴露、传染源传播途径的改变,或者在外部环境中发现的有利于传染病爆发或流行的潜在风险因素。 -
(2)早期症状期指标。
这些指标指的是当报警源指示器异常变化时,总会有一些征兆,主要表现为医院各类可能与传染病有关的非处方药销量增加以及出现与传染病有类似临床症状的患者增加,这可以被视为非典型症状的预警指标。 -
(3)特定综合症候群期指标。这些指标指的是对社会产生一定影响并已在流行病情况中显示出来的风险。
它们是典型传染病症状期间的指标,比如传染病报告病例数和死亡人数。
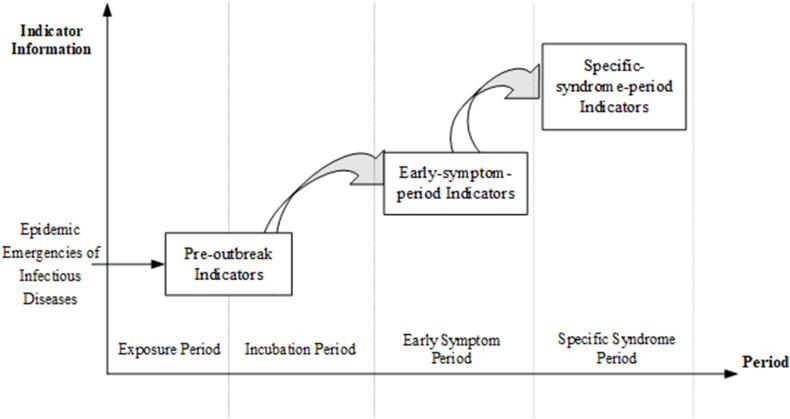
传染病发生和发展阶段模型。
根据特征工程的理念,指标体系的构建需要有清晰的逻辑,每个指标都是独立的,并且彼此相关,形成一个有机整体。本文打算基于图3,从五个方面构建一个更全面、系统的疫情预警指标体系:传染病性质指标、潜在风险因素指标、与健康相关的指标、疫情识别指标以及网络舆论指标,如图3所示[ [43], [44], [45]]。
-
(1)传染病性质的指标。这些指标主要监测传染病病原体的特性,这些指标在预测传染病的早期预警中发挥着重要作用,不容忽视。
以SARS-COV-2为例,其特点是具有广泛的宿主[46],并且具有高传染性和高隐蔽性传播特征[47]。只有充分了解传染病病原体特征,才能抓住关键,做出有效的应对。 -
(2)潜在风险因素的指标。SARS-COV-2的主要传播途径是空气飞沫和密切接触传播[48, 49]。感染新冠病毒的患者和非对称感染者是主要的传播源。
在疫情防控过程中,掌握传播途径是有效预防和避免传染病的前提。 -
(3)健康相关指标。这些指标是传染病爆发或流行前的先兆,包括与医疗相关的行为指标、与医疗服务使用相关的指标、咨询信息指标等。
-
(4)流行病识别指标。这些指标主要是新冠肺炎疫情监测报告的实时统计数据,是理论研究和实际工作中用于预测传染病最常用的指标。
监测和报告网络信息,如确诊病例数量和疑似病例数量,可用于疫情预测和早期预警研究 [50, 51]。 -
(5)在大数据时代,社交媒体平台不仅在公共事件中起着信息传播的作用,还具有描绘公众行为和情感特征的能力[52]。随之而来的网络舆论信息往往具有快速传播、强烈爆发等特点。它还与公共事件本身互动,并不断影响公共事件的安全风险。
因此,舆论指标也起到了补充作用。

传染病流行预警指标系统的基本结构。
根据传染病流行预警指标系统的基本结构,本文结合新冠肺炎的发生和发展过程与预警理论的基本原则,收集整理各种可能的数据,提出了COVID-19预警指标系统的三级基本框架(表1)。
表1
COVID-19警示指示系统。
| Level 1 指标 | Level 2 指标 | Level 3 指标 | 数据的来源 |
|---|---|---|---|
| A1 疫情爆发前的指标 | 传染病性质的指标 | 传统流行优势菌株的变体 | 国家基因组科学数据中心 |
| 新冠病毒的药物抗性、毒性、抗原抗性等变化 | 国家基因组科学数据中心 | ||
| 潜在风险因素的指标 | 集中监测人群中新冠病毒的携带率 | 当地卫生局的监测数据 | |
| 发生了一起重大的实验室安全事故 | 国家卫生健康委员会的最新通知 | ||
| 网络直接覆盖 | 国家传染病网络的直接报告系统 | ||
| 自然或社会因素,适宜传染病爆发的因素 | 迁移数据 | ||
| 早期症状期指标 | 与健康相关的指标 | 各种类型的非处方药(如止咳药、退烧药等)在医院的销售情况可能与疫情有关。 | 医疗机构 - 医疗相关用品销售监测 |
| 缺勤率和因疾病缺勤的情况在人口稠密的单位中 | 相关组织或就业单位在基层的健康监测 | ||
| 早晨在人口密集的单位进行的体温检查显示出异常 | 相关组织或就业单位在基层的健康监测 | ||
| 发热急诊患者数量 | 医疗机构的诊断和报告 | ||
| 追踪被隔离人数(不包括疑似病例) | 医疗机构的诊断和报告 | ||
| 未经解释的肺炎数量 | 医疗机构的诊断和报告 | ||
| 新冠肺炎可能与许多非特异性和类似的临床综合症相关联 | 医疗机构的诊断和报告 | ||
| 特定综合症期指标 | 流行病识别指标 | 已确认病例数量 | 疫情的实时大数据报告 |
| 疑似病例数量 | 疫情的实时大数据报告 | ||
| 死亡人数 | 疫情的实时大数据报告 | ||
| 痊愈病例数 | 疫情的实时大数据报告 | ||
| 接触者人数 | 国家卫生健康委员会疫情通报 | ||
| 疑似病例数量已被隔离 | 国家卫生健康委员会疫情通报 | ||
| 已经隔离的确诊病例数量 | 国家卫生健康委员会疫情通报 | ||
| 严重感染的人数 | 疫情的实时大数据报告 | ||
| B5 Public opinion indicators | C21 Media coverage | News data | |
| C22 Keywords of media coverage change | News data |
这个指标体系的构建涵盖了传染病发生和发展的整个过程,并全面考虑了病原体监测数据、自然爆发数据、医院报告数据、社交和网络媒体等多方面数据,可以充分挖掘大数据的价值,提高传染病信息预警的及时性和准确性。
与早期预警指标分类相结合,该指数系统分为三个级别,形成一个整体,具有一定的理论基础。
在上述预警指标中,一些可以通过发布数据来源获得;一些可以通过非常规手段获得,但也可以在当前情况下通过一些努力获得;还有一些在当前条件下难以获得,但由于预警工作中指标的重要性,仍然保留在指标体系中。
由于地理变化、经济差异和其他因素,不同地区、不同传染病都有其自身的流行特点,因此对于所有地区,应建立统一的各类疾病早期预警指标体系,设立固定的封锁线是不恰当且不可能的。
这篇论文中的指标体系是针对传染病建立的,特别是针对 COVID-19。在特定应用时存在整体和个体关系,早期预警指标应根据特定疾病和特定地区的特点进行调整和修订。
在疫情发展过程中,大量疫情产生的数据表现出多源性、海量性、快速增长和不断更新的特点。
因此,通过整合多方监测数据构建预警指数系统,无疑是对现有预警系统和现有研究的进一步推动和补充。
它的分析过程和结果也为使用SEIR模型进行疫情预测的后续研究提供了一定的理论基础。
基于系统动力学的COVID-19动态演变预测模型
传染病的预测可以早期发现疾病发展趋势,为疾病的早期预警奠定基础,并为制定预防策略和措施提供理论依据。
在应对COVID-19大流行时,建立适当的预测模型并提高预测准确性具有重要意义。
系统动力学概述
系统动力学,又称工业动力学,主要是指利用系统模拟来分析和解决管理问题[52]。对系统问题的动力学研究是基于系统内部行为模式和系统结构的密切依赖。通过建立数学模型,可以逐渐发现变化形式中的因果关系[54]。随着系统动力学的研究被应用到各个领域的研究中。通过结合各种研究方法,可以获得更准确的数学模拟结果,为决策提供了依据。
目前,系统动力学在社会经济研究中越来越被使用,通过系统设计和模拟来探索经济和社会运行模式,从而为管理者提供更可靠的建议[55]。系统动力学方法也被应用于对重大传染病的研究。通过系统构建和模拟,可以分析系统中指标之间的关系,并预测指标的未来趋势。
系统动力学模型由变量、参数和函数关系组成,可用于分析因素之间的关系和动态变化趋势。
4.2. SEIR模型概述
SEIR模型,也被称为一种隔间模型,是一种传染病模型,发明于上个世纪初,也是经典的系统动力学模型。该模型大致可以展示传染病从潜伏期到发病再到结束的过程[56]。它适用于具有潜伏期的恶性传染病类型[57, 58]。
根据传统的SEIR模型,传染病流行范围内的人群分为四类: S ,即易感人群,指的是尚未感染疾病但缺乏免疫力,在接触易感人群后容易感染的人群; E ,即潜伏人群,指的是最初经历潜伏期的易感人群,在一段时间后会出现症状; I 指的是感染传染病的人群,可以传播传染病给S类成员; R ,从传染病模型中移除的人群,指的是被隔离或对该疾病具有免疫力的人群[59]。 假设样本区域内的总人数保持不变, N(t)=c ( c 为常数),在单位时间内 t ,患者可以感染的易感人数与该环境中的总易感人数 S(t) 成正比,比例系数为 σ ,因此时间t内所有患者感染的人数为 σS(t)E(t) [60]。可以转变为感染者的潜伏者人数与该环境中的总潜伏者人数 E(t) 成正比,比例系数为 β ,因此在 t 时间内所有患者感染的人数为 βE(t)I(t) 。此外,疾病可能被治愈或导致死亡,导致 R(t) 人口。在时间 t ,单位时间内移除的患者人数与患者人数成正比。 这个比例记录为 γ ,每单位时间移除的患者数量为 γI(t) [61]。
因此,传统SEIR模型的流程图如下图4所示:

传统SEIR模型。
从图4可以看出,这个模型是一个单向模型,易感人群的数量持续输入到感染人数,同时,感染人数也单向输入到康复人数,因此易感人群和感染人数最终会降至0,与此同时,所有人将成为康复人数[62]。
传统SEIR模型的微分方程如下[63]:
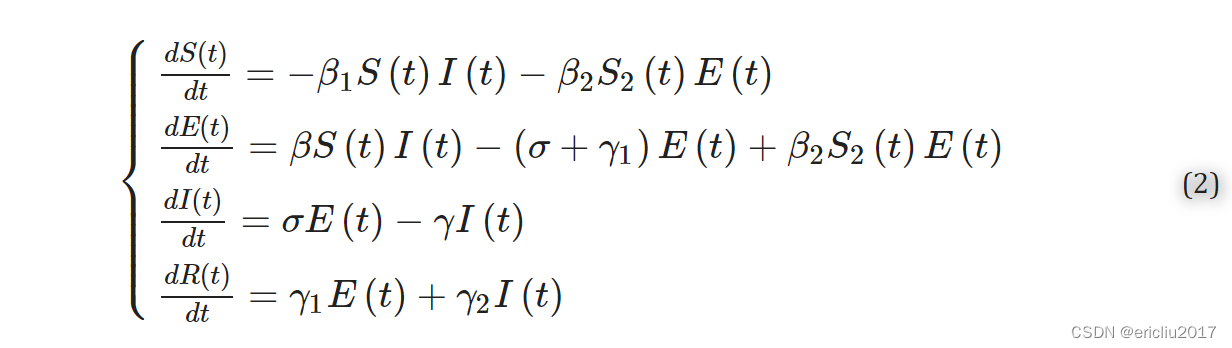
4.3. 基于流行病预警指标系统的特征工程改进SEIR模型
如前所述,基本的SEIR模型主要通过微分方程显示了在相对宽松的条件下四组人群的时间变化。然而,它可能不能直接用于预测COVID-19。在修改模型的第一步中,我们首先需要分析COVID-19的特征。与一些过去引起感染的病毒(如SARS)只在爆发期间显示传染性的情况不同,COVID-19在潜伏期间就具有传染性。
根据这些特征,我们推导出了一个新的模型流程图,如下图5所示:
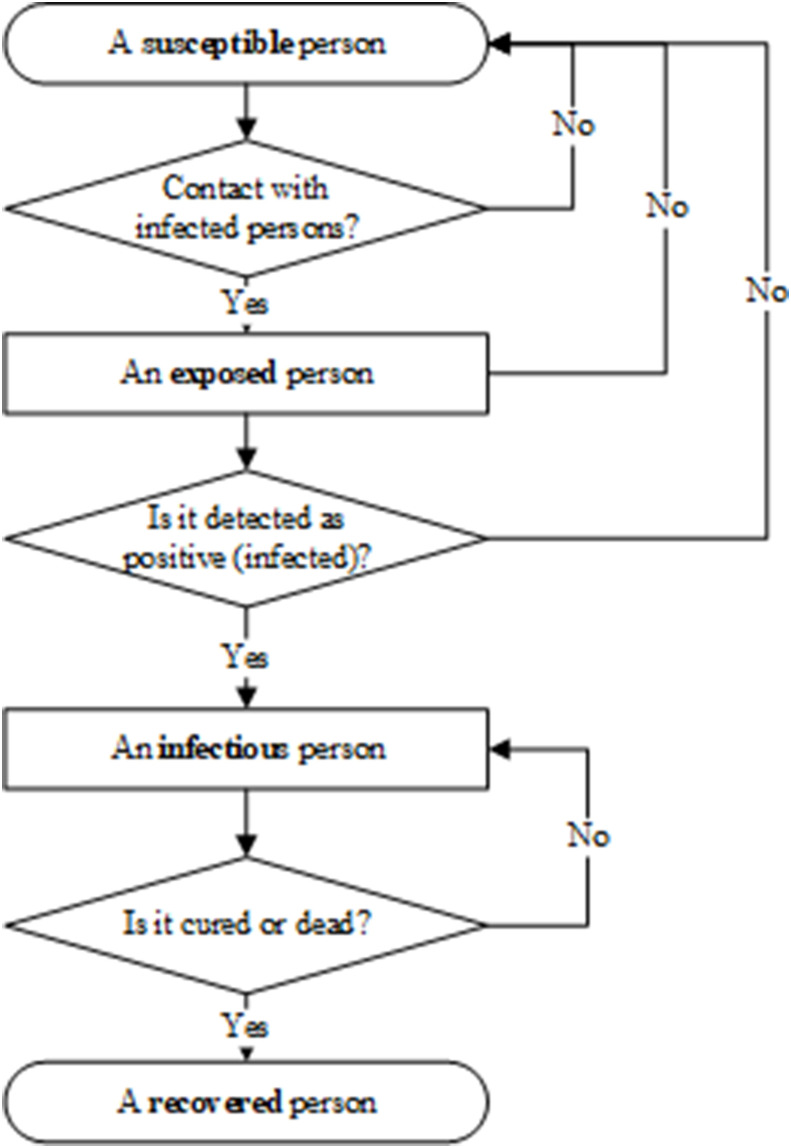
SEIR模型的建模流程图。
上面的流程图显示了COVID-19在没有人类干预的情况下的演变。因此,有必要确定 β2 模型的感染概率,修改模型的传播概率,使得易感个体转变为潜伏感染者,以及每天被潜伏感染者接触的健康易感个体数量为 S2(t) 。
基于公式(1),除了 dS(t)dt 和 dE(t)dt ,需要添加潜在感染者E到易感染健康人群的感染概率 β2 和接触人数 S2(t) ,这将导致更多的正常人变为潜在感染者,也更符合新冠病毒感染的实际情况。修改后的SEIR模型公式如下:
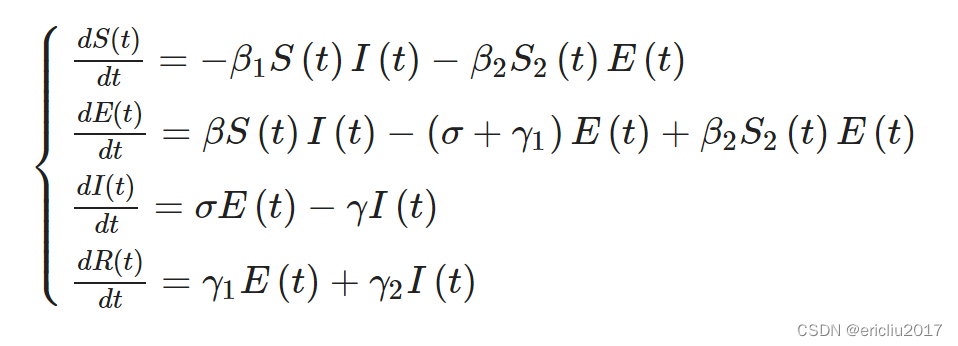
除了COVID-19的特征之外,人类环境的干预对疫情的趋势有着显著的影响。
在研究的第三部分中,我们提到了流行病情况识别指标,这是本部分研究的主要对象。此外,我们总结了潜在风险因素的指标。
这部分所代表的数据很可能会成为 SEIR 模型中的一个影响因素,干扰着预测的方向。
SARS-CoV-2的主要传播途径是呼吸道飞沫传播和密切接触传播,接触和感染者成为感染的主要来源。
基于SEIR模型流程图,结合前一部分的潜在风险因素指标,本文得出了三个新因素:隔离易感人群数量、疑似病例数量和确诊病例数量,以代表人为因素干预后疫情变化。
优化模型的流程图如图6所示。
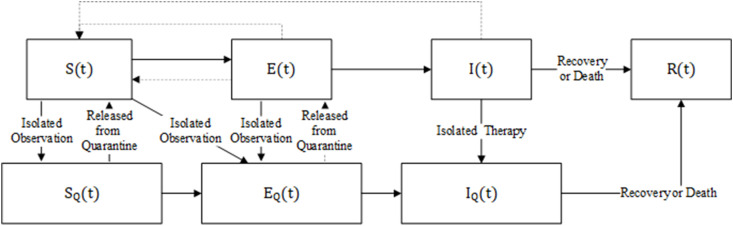
SEIR模型的优化流程图。
根据图7,SEIR模型的微分方程也被修改了。假设管理某一地区的总人数是恒定的, N(t)=n ( n 是一个常数)。让隔离比例为 q ,接触率为 c ,有效接触系数为 θ (在自然状态下取1),那么 θc 就是有效接触率。易感者转为被隔离的易感者的转化率是 θcq(1−β) ,转为被隔离的潜伏者的转化率是 θcqβ ,转为潜伏者的转化率是 θcβ(1−q) 。考虑到未隔离的感染者I和潜伏者E对易感人群S的影响,以及SQ在解除隔离后会再次成为易感者,我们选择 ρ 表示解除隔离的速率, ρ=1/ 天的隔离时间。 记录下潜在转变率到感染者的速率是 σ , σ=1 /潜伏天数,感染者的隔离率是δ,死亡率是γ 1 ,治愈率是γ 2 。优化后的公式(3)如下:
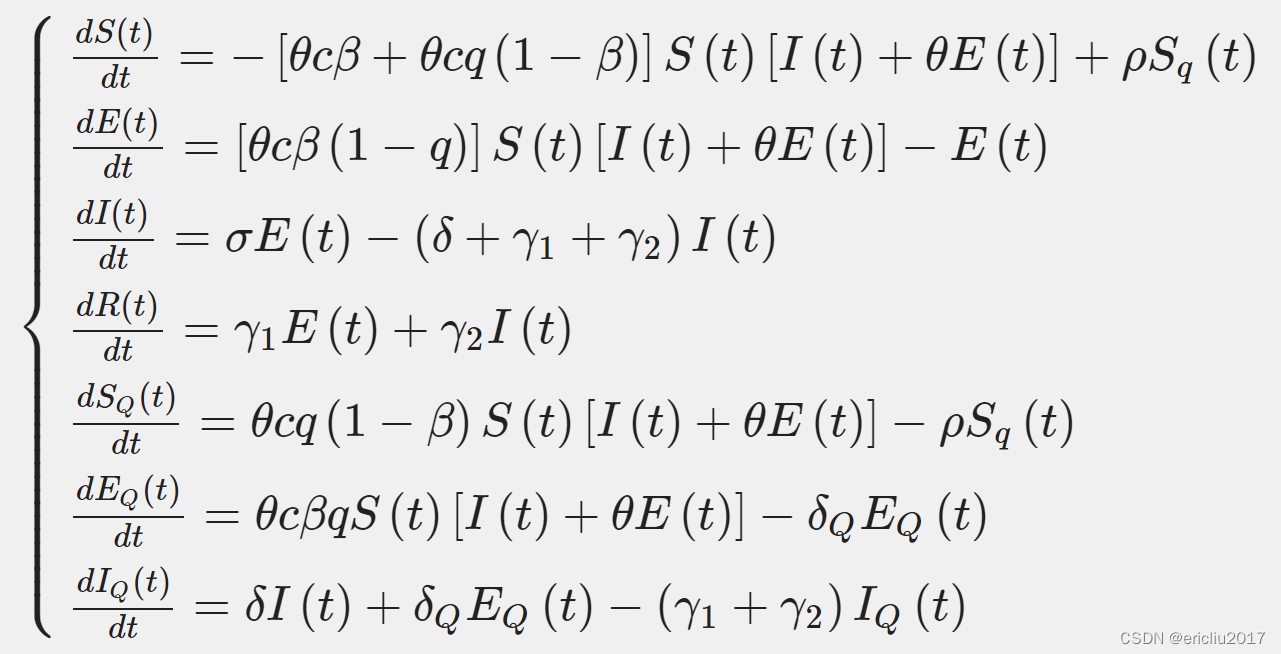
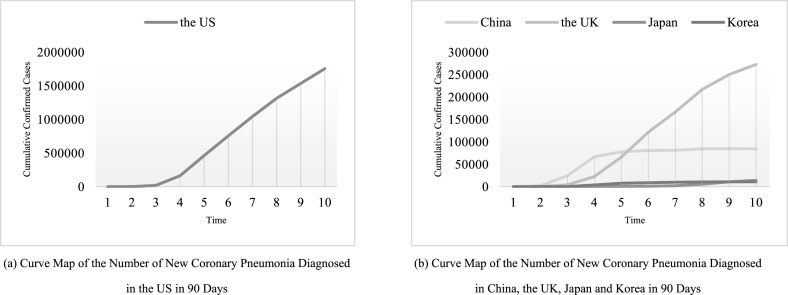
每个国家90天内新冠肺炎累计确诊病例的图表。
在上述模型中,部分指数数据来自中国国家卫生健康委员会认证的疫情监测数据和官方通知,这一方面确保了数据的可靠性,另一方面也确保了模型的真实性。
其次,新的影响参数的权重受到每个国家实际应急管理机制的影响。
政策常数由专家评分方法确定,指数权重通过层次分析法计算,以确保预测结果的准确性。
5. 实验和结果
5.1. 实验数据采集和选择
根据上述COVID-19疫情预警系统,SEIR模型的基本数据是从约翰斯·霍普金斯大学系统科学与工程中心实时发布的COVID-19传播数据中获取的[64]。为确保准确性,还通过中国国家卫生健康委员会的每日公告和世界卫生组织发布的全球数据进行了核实。
经过数据筛选、分类和其他预处理工作,结合各国数据趋势,从2020年1月16日至5月15日中国累计确诊病例、累计疑似病例、新增确诊病例、累计死亡病例和累计治愈病例,以及从2020年2月1日至4月30日日本、韩国和英国(英国)的累计确诊病例和累计疑似病例,最终保留了从2020年3月1日至5月29日美国(美国)的新确诊病例、累计死亡病例和累计治愈病例,使用每个国家90天的新冠疫情相关数据集作为训练样本集,以确诊病例的时间数据集。
表2中所示。
表2
"确诊病例的累积时间数据集训练重点。"
| 时间 | "国家"
| ||||
|---|---|---|---|---|---|
| 中国 | US | UK | 日本 | 韩国 | |
| 第一天 | 45 | 30 | 36 | 20 | 12 |
| 第二天 | 62 | 53 | 40 | 20 | 15 |
| 第三天 | 198 | 73 | 51 | 20 | 15 |
| 第四天 | 275 | 104 | 86 | 22 | 16 |
| 第五天 | 291 | 174 | 116 | 22 | 19 |
| … … | |||||
| 第86天 | 84451 | 1670209 | 262547 | 13441 | 10738 |
| 第87天 | 84458 | 1689057 | 266599 | 14153 | 10752 |
| 第88天 | 84464 | 1707423 | 268619 | 13736 | 10761 |
| 第89天 | 84469 | 1730259 | 270508 | 13895 | 10765 |
| 第90天 | 84478 | 1754747 | 272607 | 14088 | 10774 |
根据数据集,绘制了COVID-19确诊病例在每个国家在90天内的发展情况图表,如图7所示。直观地显示出美国的COVID-19疫情正在迅速发展。
根据目前的情况,尽管美国新冠肺炎疫情的传播速度、感染人数和死亡人数超过了世界上任何其他国家,但美国本土的感染高峰尚未真正到来。
这使得在美国预测疫情爆发变得实际可行。
除美国外,其他国家已经出现或即将出现曲线拐点,这表明剩下的几个国家的疫情防控措施已经起到了作用。
在这项研究中,直接预测这些国家的流行病转折点可能并没有意义,但这些真实数据仍然可以用来验证本研究中模型的可行性和有效性。
5.2. 实验和结果
根据中国[65]、日本[66]、韩国[67]、英国(UK)[68]和美国(US)[69]的最新人口统计数据,这些国家的当前人口分别约为14亿、1.253亿、5.223亿、6.708亿和32.948亿。
根据上述提到的数据集,我们已经获得了累计确诊病例、新增确诊病例、累计死亡病例和累计治愈病例的初始值s,这是中国在2020年1月16日的实时统计数据;日本、韩国和英国在2020年2月1日的实时统计数据;美国在2020年3月1日的实时统计数据,就如表3所示。在实际情况中,由于治愈和死亡病例大多代表患者不再具有传染他人的风险,研究中将累计死亡和累计治愈人数相加,作为模型中的移除者人数。
表3
每个国家使用的初始数据。
| "Country" 翻译成简体中文是 "国家" | 人口 | 累计病例的初始值 | 新病例的初始值 | 累计死亡人数的初始值 | 累计治愈病例的初始值 | "去除器"的初始值 |
|---|---|---|---|---|---|---|
| 中国 | 40亿 | 45 | 6 | 8 | 2 | 10 |
| 日本 | 1.253亿 | 20 | 5 | 0 | 1 | 1 |
| 韩国 | 52.23百万 | 12 | 1 | 0 | 0 | 0 |
| UK | 6708万 | 36 | 13 | 0 | 8 | 8 |
| US | 3.2948 亿 | 36 | 6 | 1 | 7 | 8 |
疫情的发展与价值观的选择密切相关。在SEIR模型中,β代表了从暴露到疾病的转化率,通常由疾病本身的性质决定。
根据医学专家对实际COVID-19临床病例的分析[70, 71],该疾病的潜伏期约为7天,因此β=1/7。此外,其他参数,如感染概率σ、隔离比例q、接触率c、恢复率γ,与每个国家特定的社会环境和防控政策密切相关。
鉴于此,我们使用每个国家前十天的数据集进行参数拟合和误差测试,并通过持续的试错生成一系列参数序列下的最佳历史模拟状态,以减轻参数引起的预测模型不准确的问题。
其中,我们最初设定如果该地区没有保护政策,接触率为1,隔离比例则不存在。
另外,我们采纳了其他专家的观点,“接触患者后易感人群的感染概率β约为0.19-0.24,由于不同人群的社会习惯和年龄结构可能略有不同”[72]。然后,我们根据不同国家的实际防控政策调整了接触率c的数值。以中国为例。
自2020年1月23日武汉封城开始,到各大防疫重点城市半封闭状态,全国人民都按照国家政策在家休息。
全国范围内的企业停工,学校停课,整个社会都处于关闭状态,接触率也会相应下降。最后,q和γ的数值与各国当前的医疗状况有关。
根据第三部分整理出的指标,我们针对各国不同的实际情况设定了不同的数值,并通过不断的试错,调整参数,以便做出更加真实、合理和标准化的预测。
当新诊断数量减少时,就会达到拐点。当新病例数量增加到零时,累计感染病例数达到最大值,这就是累计感染人数的峰值。
在这篇论文中,优化的SEIR模型方程被转化为程序,并根据该模型,引入了来自不同国家的真实数据来测试预测结果,这些结果被整合如表4所示。
表4
每个国家的第一个拐点和峰值的数量和日期。
| "Country" 翻译成简体中文是 "国家" | 拐点的日期 | 感染数量达到拐点 | 发生高峰的日期 | 高峰期的感染人数 |
|---|---|---|---|---|
| 中国 | 2020年2月16日 | 71 000 | 2020年3月1日 | 80 000 |
| 日本 | 2020年4月20日 | 15 000 | 2020年4月30日 | 18 000 |
| 韩国 | 2020年3月8日 | 7600 | 2020年3月12日 | 8000 |
| UK | 2020年6月1日 | 300 000 | 2020年6月15日 | 330 000 |
| US | 2020年9月1日 | 2 600 000 | 2020年9月20日 | 3 000 000 |
根据表4,中国、韩国和日本的疫情可以在2020年4月30日之前得到有效控制,新病例将逐渐呈下降趋势。
其中,中国的拐点出现日期最早,大规模爆发后大约一个半月后出现了转折。
额外的预测显示,美国是世界上患者人数最多的国家,甚至在一般模型的预测中,美国患者人数的最高峰并未出现,只能进一步根据预测进行推测。
除此之外,就英国疫情趋势而言,情况也相对较不乐观,预计患者数量将在2020年6月中旬达到峰值,累计确诊约为33万例,这已是自疫情刚开始以来的近四个月时间。
根据这一点,英国和美国仍然需要严格的预防和控制,甚至需要更加恰当的应急管理措施,以防止疫情进一步蔓延,并警告公民尽一切努力避免前往类似情况的国家,如英国和美国。
这些地区的市民也应避免聚集,并采取自我保护措施,注意佩戴口罩。
6. 结论
截至2021年8月底,新冠肺炎的全球影响尚未结束,甚至由于病毒SARS-CoV-2的突变,应对疫情变得更加困难。
根据先前的分析,我们认为这项研究的结论对于提出对各国政策的警示是重要的。
这篇论文的主要内容包括以下两个方面:首先,基于预警指标的级别,提取了传染病性质指标、潜在风险因素指标、与健康相关的指标、疫情识别指标和网络舆论指标的五个分析维度,从而建立了新冠肺炎疫情的早期预警指标体系。
第二,它基于系统动力学中的SEIR模型,根据各国政策调整参数,拟合对COVID-19流行病动态进展的研究,并模拟和预测未来的演变趋势。
在这个实验中,本文着重整理基于指标体系的影响因素的价值逻辑,并通过不断的试验和错误,获得一个更高拟合度的预测模型,并分析了在各国实施不同紧急措施的前提下的COVID-19情况。
预测模型的参数是与各种指标结合设置的。
预测趋势可以通过各种参数进行调整,以获得比传统模型更可靠的结果。
因此,在选择传染病预测模型时,我们应该从多方面考虑流行病特征和传播途径,以及预防控制部门的干预措施。
因此,本文提出的早期预警指数系统和传染病模型优化是一种有效的方法,可以提前多天预测本轮流行病的高峰和拐点,以及相应的总感染人数。
通过调整参数,它还可以判断感染高峰的大致日期。这将有助于政府更好地规划他们的应急管理手段和预防控制措施。
7. 讨论和限制
根据本文的研究,我们认为对于代表性的重大传染病(如COVID-19)的预测和早期预警需要同时包括两个方面的研究。
首先,我们需要找到敏感而有效的早期预警指标,并建立完善的早期预警监测系统。
一方面,指标系统可以用于从现有的海量和负责任的信息中收集和过滤有用和相关的数据,以确保数据及时、完整和准确。
另一方面,我们也希望通过指标系统的指导,有机会发现一些有价值的新数据,这些数据对于早期发现传染病爆发或流行病,或者更准确的预测和警示是非常有价值的。
此外,至少在目前阶段,还没有可以直接应用于各种传染病预测和早期预警的数学模型。尽管许多模型具有一定程度的概括性。
然而,在实际应用中,不同的传染性病毒都有其自身的特点,预测模型也必须相应进行修改,以增强预测和早期预警的能力。
这篇论文致力于通过这两种技术的结合,科学有效地提供紧急预警,并为各种应对措施的实施提出可行的参考意见。
根据结论来看,这篇论文在理论和实践层面对传染病流行的预测和预警研究做出了一定的贡献。
首先,从理论上讲,这篇论文为流行病预测和早期预警研究提供了新的研究视角和方法。
基于多源数据分析的传染病监测和预警是信息时代发展的必然趋势,而目前该领域的大部分研究都依赖相对单一的数据来源。
由于传染病流行具有人口、时间和空间分布的特征,它集中体现了自然地理环境因素、社会经济发展条件以及特定时间和空间内人员流动的相互作用。
在疫情发展过程中,大量数据呈现出多源性、海量性、快速增长和不断更新的特点。
因此,该论文通过整合多方监测数据构建了一个预警指标系统,并将其应用于预测模型的构建。
通过建立更准确的模型,实现全社会对流行病数据资源的整体利用,并为流行病的早期预警和防控提供了新的理论思路。
其次,就现实而言,该论文提出了一个基于大数据思维的新理念,用于构建传染病流行的预测和预警,可以有效应用于实际的预防和控制。
这篇论文中的早期预警指标是基于对全面大数据的分析,可以被视为突发公共卫生事件的数据结构。
通过收集和分析气象因素、人口流动趋势、各种综合征发病情况等数据,研究影响应急管理事件发生和发展的外部因素和个体内部因素。
虽然本文选择的SEIR模型可以更好地捕捉实际预测中流行病的历史变化,并且可以揭示流行病发展的自相关性,但也显示出该模型受疾病潜伏期、预防控制政策和措施等各种因素的影响。
这个模型的影响相对较大,因此如果你单独使用这个模型进行预测,就需要仔细研究相关因素,参数的设置会影响预测的准确性。
这些指标和预测的结合也在一定程度上提高了两个方面的实际可操作性。
这篇论文结合了预测理念,并全面分析了新冠肺炎的数据,得出了更全面的结果。然而,研究仍有进一步改进的空间。
首先,本文提出的指数体系是基于COVID-19发生后引起关注的各种数据和信息,利用特征工程方法提取而成,但仍然缺乏实际验证。
开发和改进指标体系必须在实践中进行探索和验证,以进一步剔除早期预警价值低或在实践中难以获取的指标,对相关性高的指标进行分类和简化,尽可能提高指标体系的可操作性,并推动指标体系的应用。
因此,有必要进行试点研究,逐步探索早期预警指标的应用。指标的评估和验证需要积累一定量的历史数据。
由于撰写本文的时间限制,没有足够的数据来验证和评估这些指标。
第二,预警和预测是基于历史数据和实际资料来预测未来,并为管理部门提供建议,以把握现状和未来。
预测只是对传染病未来发展趋势的分析,但预警与预测是不同的。
它需要及早警示异常情况并启动紧急响应。这篇论文仅停留在预测阶段。如何深入结合预测和早期预警是进一步发展的方向和重点。
最终,传染病的发生和发展受到许多因素的影响。
如果我们能够同时观察一组(多维)相关的预警指标的动态过程,并将其作为一个整体进行研究,并使用适当的模型进行预测,尝试整合多个指标和多种分析方法,必然能够更系统和全面地反映动态现象的内在规律和未来趋势。
这也将是我们未来的研究思路。
总之,指数系统和流行病监测的预测方法的结合是一种备选的研究方向和途径,为研究传染病传播提供了可行的途径。
竞争利益声明
作者声明他们没有已知的竞争性财务利益或个人关系,这些可能会影响本文报道的工作。
参考文献:
1. Zhang Y., Cao X., Wang P., Wang G., Xiao Q. Emotional “inflection point” in public health emergencies with the 2019 new coronavirus pneumonia (ncp) in China. J. Affect. Disord. 2020;276:797–803. [PMC free article] [PubMed] [Google Scholar]
2. Tortajada-Soler M., Sánchez-Valdeón L., Blanco-Nistal M., Benítez-Andrades J.A., Liébana-Presa C., Bayón-Darkistade E.
Prevalence of comorbidities in individuals diagnosed and undiagnosed with alzheimer’s disease in león, Spain and a proposal for contingency procedures to follow in the case of emergencies involving people with alzheimer’s disease. Int. J. Environ. Res. Publ. Health. 2020;17(10):3398. [PMC free article] [PubMed] [Google Scholar]
3. Zhang L., Zhao W., Sun B., Huang Y., Glnzel W. How scientific research reacts to international public health emergencies: a global analysis of response patterns. Scientometrics. 2020;124:747–773. [PMC free article] [PubMed] [Google Scholar]
4. Cevik M., Tate M., Lloyd O., Maraolo A.E., Ho A. Sars-cov-2, sars-cov-1 and mers-cov viral load dynamics, duration of viral shedding and infectiousness -a living systematic review and meta-analysis. The Lancet Microbe. 2020;2(1):e13–e22. [PMC free article] [PubMed] [Google Scholar]
5. Palmer S., Martin S. Social Science Electronic Publishing; 2020. Public Health Emergencies and Human Rights: Problematic Jurisprudence Arising from the COVID-19 Pandemic. [Google Scholar]
6. Sukel K. Innovation in the time of covid-19. Mech. Eng. 2020;142(8):38–43. New York, N.Y.: 1919. [Google Scholar]
7. Shapiro J.S., Mostashari F., Hripcsak G., Soulakis N., Kuperman G. Using health information exchange to improve public health. Am. J. Publ. Health. 2016;101(4):616–623. [PMC free article] [PubMed] [Google Scholar]
8. Diseases T. The covid-19 infodemic. Lancet Infect. Dis. 2020;20(8) [PMC free article] [PubMed] [Google Scholar]
9. Chen X., Quan R. A spatiotemporal analysis of urban resilience to the COVID-19 pandemic in the Yangtze River Delta. Nat Hazards. 2021;106:829–854. [PMC free article] [PubMed] [Google Scholar]
10. Maa A., Bp A., Long M.A., St B., Mk A., Pvm A. Comparing the accuracy of several network-based covid-19 prediction algorithms - sciencedirect. Int. J. Forecast. 2020 [PMC free article] [PubMed] [Google Scholar]
11. Lu L., Peng J., Wu J., et al. Perceived impact of the Covid-19 crisis on SMEs in different industry sectors: Evidence from Sichuan, China. International Journal of Disaster Risk Reduction. 2021;55:102085. 10223. [PMC free article] [PubMed] [Google Scholar]
12. Balachandar V., Giri B. COVID-19: a promising cure for the global panic. Sci. Total Environ. 2020;725(1):138277. [PMC free article] [PubMed] [Google Scholar]
13. Shoji M., Cato S., Iida T., Ishida K., Mcelwain K.M. The bright and dark sides of social media usage during the covid-19 pandemic: survey evidence from Japan. International Journal of Disaster Risk Reduction. 2021;54(2) [Google Scholar]
14. Xz A., Qz A., Rui Z., Mzd E. People-centered early warning systems in China: a bibliometric analysis of policy documents. International Journal of Disaster Risk Reduction. 2020;51 [PMC free article] [PubMed] [Google Scholar]
15. Lin A., Wu H., Liang G.H., et al. A big data-driven dynamic estimation model of relief supplies demand in urban flood disaster. Int. J. Disast. Risk Reduct. 2020;49 [Google Scholar]
16. Huang C., Wang Y., Li X., Ren L., Cao B. Clinical features of patients infected with 2019 novel coronavirus in wuhan, China. Lancet. 2020;395 10223. [PMC free article] [PubMed] [Google Scholar]
17. Jia J.S., Lu X., Yuan Y., Xu G., Christakis N.A. Population flow drives spatio-temporal distribution of COVID-19 in China. Nature. 2020;582(7812):1–11. [PubMed] [Google Scholar]
18. Behl S., Rao A., Aggarwal S., Chadha S., Pannu H.S. Twitter for disaster relief through sentiment analysis for covid-19 and natural hazard crises. International Journal of Disaster Risk Reduction. 2021;(1):102101. [Google Scholar]
19. Du S., Wang J., Zhang H., Cui W., Kang Z., Yang T., et al. Social Science Electronic Publishing; 2020. Predicting COVID-19 Using Hybrid Ai Model. [PubMed] [Google Scholar]
20. Lins-Filho P.C., Araújo M.M.S.D., Macêdo T.S.D., Ferreira A., Jr A. Assessing the quality, readability and reliability of online information on covid-19. Research Society and Development. 2020;9(12) [Google Scholar]
21. Imran M., Wu M.Y., Bee E., Khan M.J. Mathematical modelling of sir for COVID-19 forecasting. Rev. Argent. Clin. Psicol. 2021;30(1):218–226. [Google Scholar]
22. Wibowo F.W., Wihayati Prediction modelling of covid-19 outbreak in Indonesia using a logistic regression model. J. Phys. Conf. 2021;1803(1):8. 012015. [Google Scholar]
23. Rǎdulescu A., Williams C., Cavanagh K. Management strategies in a SEIR-type model of COVID 19 community spread. Scientific Rep. 2020;10:21256. [PMC free article] [PubMed] [Google Scholar]
24. Barda N., Dan R., Akriv A., Levy J., Dagan N. Developing a COVID-19 mortality risk prediction model when individual-level data are not available. Nat. Commun. 2020;11(1):4439. [PMC free article] [PubMed] [Google Scholar]
25. Pham Q.V., Nguyen D.C., Huynh-The T., Hwang W.J., Pathirana P.N. Artificial intelligence (ai) and big data for coronavirus (COVID-19) pandemic: a survey on the state-of-the-arts. IEEE Access. 2020;(99) 1-1. [PMC free article] [PubMed] [Google Scholar]
26. Cao H. International Conference on Big Data Analytics for Cyber-Physical-Systems. Springer; Singapore: 2020. Workpiece quality prediction research based on multi-source heterogeneous industrial big data. [Google Scholar]
27. Pan Q., Wang S., Zhang J. Prediction of alzheimer's disease based on bidirectional lstm. J. Phys. Conf. 2019;1187(5) [Google Scholar]
28. Sherry T., Shehzad A., Gilbert B., Nadya B., Shala B., Baltazar E., et al. Mass media and the contagion of fear: the case of ebola in America. PloS One. 2015;10(6) [PMC free article] [PubMed] [Google Scholar]
29. Da-Cang, Huang Jin-Feng, Wang Monitoring hand, foot and mouth disease by combining search engine query data and meteorological factors. Sci. Total Environ. 2018;612:1293–1299. [PubMed] [Google Scholar]
30. R A., A M., B P.B. Identifying the predictors of covid-19 infection outcomes and development of prediction models. Journal of Infection and Public Health. 2021;(8) [PMC free article] [PubMed] [Google Scholar]
31. Leung K., Wu J.T., Leung G.M. Real-time tracking and prediction of covid-19 infection using digital proxies of population mobility and mixing. Nat. Commun. 2021;12(1501):1–8. [PMC free article] [PubMed] [Google Scholar]
32. Lh A., Qi L.A., Rui Q.A., Yl A., Yin L.B. Prediction-based analysis on power consumption gap under long-term emergency: a case in China under covid-19. Appl. Energy. 2020;283:116339. [PMC free article] [PubMed] [Google Scholar]
33. Ghosh I., Chaudhuri T.D. Feb-stacking and feb-dnn models for stock trend prediction: a performance analysis for pre and post covid-19 periods. Decision Making Applications in Management and Engineering. 2021;4(1):51–86. [Google Scholar]
34. Zhou K., Sun Y., Li L., Zang Z., Wang J., Li J., et al. Eleven routine clinical features predict covid-19 severity uncovered by machine learning of longitudinal measurements. Computat. Struct. Biotechnol. J. 2021;19:3640–3649. [PMC free article] [PubMed] [Google Scholar]
35. Prado F.F., Digiampietri L.A. SBSI'20: XVI Brazilian Symposium on Information Systems. 2020. A Systematic Review of Automated Feature Engineering Solutions in Machine Learning Problems. [Google Scholar]
36. Turner C.R., Fuggetta A., Lavazza L., Wolf A.L. A conceptual basis for feature engineering. J. Syst. Software. 1999;49(1):3–15. [Google Scholar]
37. Li J., Cheng K., Wang S., Morstatter F., Trevino R.P., Tang J., et al. Feature selection: a data perspective. ACM Comput. Surv. 2016;50(6) [Google Scholar]
38. Mettler S.K., Kim J., Maathuis M.H. Diagnostic serial interval as a novel indicator for contact tracing effectiveness exemplified with the sars-cov-2/covid-19 outbreak in South Korea. Int. J. Infect. Dis. 2020;99 [PMC free article] [PubMed] [Google Scholar]
39. Buehler James W., Hopkins Richard, et al. Framework for evaluating public health surveillance systems for early detection of outbreaks. MMWR (Morb. Mortal. Wkly. Rep.): Morb. Mortal. Wkly. Rep. 2004;53(RR-5):1–13. S. [PubMed] [Google Scholar]
40. Lai S., Ruktanonchai N.W., Zhou L., Prosper O., Tatem A.J. Effect of non-pharmaceutical interventions to contain covid-19 in China. Nature. 2020:1–7. [PMC free article] [PubMed] [Google Scholar]
41. Shengjie Lai, Andrea Farnham, et al. Measuring mobility, disease connectivity and individual risk: a review of using mobile phone data and mhealth for travel medicine. J. Trav. Med. 2019;26(3):taz019. [PMC free article] [PubMed] [Google Scholar]
42. Kraemer M., Yang C.H., Gutierrez B., Wu C.H., Klein B., Pigott D.M., et al. 2020. The Effect of Human Mobility and Control Measures on the COVID-19 Epidemic in China. [PMC free article] [PubMed] [Google Scholar]
43. Mdl A., Jap B., B J., L M.M., Som C., D L.G.B.M., Yem B., et al. Disease outbreak detection system using syndromic data in the greater Washington dc area 1. Am. J. Prev. Med. 2002;23(3):180–186. [PubMed] [Google Scholar]
44. Huang C., Wang Y., Li X., Ren L., Cao B. Clinical features of patients infected with 2019 novel coronavirus in wuhan, China. Lancet. 2020;395 10223. [PMC free article] [PubMed] [Google Scholar]
45. Agyeman A.A., Chin K.L., Landersdorfer C.B., Liew D., Ofori-Asenso R. Smell and taste dysfunction in patients with covid-19: a systematic review and meta-analysis. Mayo Clin. Proc. 2020;95(8) [PMC free article] [PubMed] [Google Scholar]
46. Grauer J., Lwen H., Liebchen B. 2020. Strategic Spatiotemporal Vaccine Distribution Increases the Survival Rate in an Infectious Disease like Covid-19. [PMC free article] [PubMed] [Google Scholar]
47. Kim M.Y., Cheong H., Kim H.S. 2020. Proposal of the Autopsy Guideline for Infectious Diseases: Preparation for the Post-covid-19 Era. [PMC free article] [PubMed] [Google Scholar]
48. Drefahl S., Wallace M., Mussino E., Aradhya S., Kolk M., Brandén M, et al. A population-based cohort study of socio-demographic risk factors for covid-19 deaths in sweden. Nat. Commun. 2020;11:5097. [PMC free article] [PubMed] [Google Scholar]
49. Zhang X.B., Hu L., Ming Q., Wei X.J., Zhang Z.Y., Chen L.D., et al. Risk factors for mortality of coronavirus disease-2019 (covid-19) patients in two centers of hubei province, China: a retrospective analysis. PloS One. 2021;16 [PMC free article] [PubMed] [Google Scholar]
50. Efimov V.M., Polunin D.A., Kovaleva V.Y., Efimov K.V. The pca-seq method applied to analyze of the dynamics of covid-19 epidemic indicators. J. Phys. Conf. 2021;1715(1):6. 012025. [Google Scholar]
51. Okyere M.A., Forson R., Essel-Gaisey F. Positive externalities of an epidemic: the case of the corona virus (covid-19) in China. J. Med. Virol. 2020:1376–1379. [PMC free article] [PubMed] [Google Scholar]
52. Alfeld L.E., Graham A.K. 1976. Introduction to Urban Dynamics. [Google Scholar]
54. Kunc M. Teaching strategic thinking using System Dynamics: lessons from a strategic development course. Syst. Dynam. Rev. 2012;28(1):28–45. [Google Scholar]
55. Gu C., Ye X., Cao Q., Guan W., Zhai W. System dynamics modelling of urbanization under energy constraints in China. Sci. Rep. 2020;10(1) [PMC free article] [PubMed] [Google Scholar]
56. Rǎdulescu A., Williams C., Cavanagh K. Management strategies in a seir-type model of covid 19 community spread. arXiv: Physics and Society. 2020 [PMC free article] [PubMed] [Google Scholar]
57. Wu J.T., Leung K., Leung G.M. Nowcasting and forecasting the potential domestic and international spread of the 2019-nCoV outbreak originating in Wuhan, China: a modelling study. Lancet (London, England) 2020;395:689–697. 10225. [PMC free article] [PubMed] [Google Scholar]
58. Hou C., Chen J., Zhou Y., Hua L., Jia E. The effectiveness of quarantine of wuhan city against the corona virus disease 2019 (covid-19): a well-mixed seir model analysis. J. Med. Virol. 2020;92(7):841–848. [PubMed] [Google Scholar]
59. Arcede J.P., Ca Ga-Anan R.L., Mentuda C.Q., Mammeri Y. Accounting for symptomatic and asymptomatic in a SEIR-type model of COVID-19. arXiv: Populations and Evolution. 2020 [Google Scholar]
60. Liu X.X., Fong S., Dey N., Crespo R.G., Herrera-Viedma E. Applied Intelligence; 2020. A New Seaird Pandemic Prediction Model with Clinical and Epidemiological Data Analysis on Covid-19 Outbreak Isolated People in Incubation; pp. 1–37. IP(IP) [PMC free article] [PubMed] [Google Scholar]
61. Gu B. Forecast and analysis of covid-19 epidemic based on improved seir model. J. Phys. Conf. 2021;1802(4) [Google Scholar]
62. Prathumwan D., Trachoo K., Chaiya I. 2020. Mathematical Modeling for Prediction Dynamics of the Coronavirus Disease 2019 (COVID-19) Pandemic, Quarantine Control Measures. [Google Scholar]
63. Pandl K.D., Thiebes S., Schmidt-Kraepelin M., Sunyaev A. How detection ranges and usage stops impact digital contact tracing effectiveness for covid-19. Sci. Rep. 2021;11(9414):1–11. [PMC free article] [PubMed] [Google Scholar]
64. Zhou X., Hong N., Ma Y., He J., Long Y. 2020. Forecasting the Worldwide Spread of COVID-19 Based on Logistic Model and SEIR Model. [Google Scholar]
65. National Bureau of Statistics in China 2010. http://www.stats.gov.cn/tjsj/pcsj/rkpc/6rp/indexch.htm Retrieved from.
66. Statistics Bureau of Japan 2021. 統計局ホームページ/人口推計(令和5年(2023年)8月確定値、令和6年(2024年)1月概算値) (2024年1月22日公表) Retrieved from.
67. Statistics Korea 2020. 통계청 Retrieved from.
68. Office for National Statistics in Uk 2020. United Kingdom population mid-year estimate - Office for National Statistics Retrieved from.
69. United States Census Bureau 2020. http://www.census.gov/ Retrieved from.
70. RaI B., Shukla A., Dwivedi D.K. Incubation period for COVID-19: a systematic review and meta-analysis. J Public Health (Berl.) 2021 [PMC free article] [PubMed] [Google Scholar]
71. Cheng C., Zhang D., Dang D., Geng J., Duan G. 2021. Incubation Period of COVID-19 from 11545 Patients in Observation Study. [PMC free article] [PubMed] [Google Scholar]
72. Guan W.J., Ni Z.Y., Hu Y., Liang W.H., Zhong N.S. Clinical Characteristics of Coronavirus Disease 2019 in China. J. Emerg. Med. 2020;58:711–712. [PMC free article] [PubMed] [Google Scholar]